Narkose-FAQ: Hier kriegen Sie eins mit der Wissenskeule!
Fast jeder zweite Patient fürchtet sich vor einer Vollnarkose. Aber was passiert dabei überhaupt? Welche Nebenwirkungen können auftreten? Welche Risiken verbergen sich hinter einer Narkose? Hier finden Sie Antworten.
Mit einer stinkenden Socke, einem alten Käse oder klassisch mit der Keule eins übergebraten: In der humoristischen Unterhaltung – sei es im Film oder im Comic – gibt es verschiedene Möglichkeiten, jemanden ins Land der Träume zu schicken. In der Medizin-Realität ebenso, wenn auch etwas unspektakulärer und – im Vergleich zur Keule – mit weniger schmerzhaften Nebenwirkungen. Die Anästhesie hat sich in den letzten Jahrzehnten markant weiterentwickelt und ist zu einer sicheren medizinischen Teildisziplin geworden. Das Wichtigste im Überblick.
FAQs zu Narkose und Anästhesie
-
Was ist die Bedeutung von Anästhesie und Narkose?
-
Beide Begriffe stammen aus dem Griechischen. Anästhesie bedeutet Empfindungslosigkeit respektive Betäubung. Narkose beschreibt als Wort einen schlafähnlichen Zustand.
-
Welche Arten von Anästhesie gibt es?
-
Allgemeinanästhesie (Vollnarkose)
Die Patientin wird in einen tiefen Schlaf versetzt. Das Bewusstsein und die Schutzreflexe sind ausgeschaltet, die Muskeln entspannt. Während dieses Zustands muss der Patient beatmet werden. Vollnarkosen werden bei bestimmten Eingriffen angewendet – zum Beispiel am Hirn oder am Herzen, am Bauch oder an der Lunge. Denn an diesen Stellen sind regionale Anästhesien nicht möglich oder reichen nicht aus. Auch wenn einem Patienten eine sehr lange Operation im Wachzustand nicht zugemutet werden kann, kann man ihn in Vollnarkose versetzen. Kinder und Säuglinge werden in der Regel unter Vollnarkose operiert. Bei ihnen ist die Wahrscheinlichkeit hoch, dass sie während eines Eingriffs die Geduld verlieren oder in Panik geraten.Regionalanästhesie oder Lokalanästhesie (Teilnarkose)
Bei der Regionalanästhesie wird vor einem Eingriff die betroffene Körperregion betäubt. Der Patient ist bei Bewusstsein. Er hört, sieht oder riecht, was gerade an seinem Körper passiert – natürlich ohne etwas zu spüren. Auf Wunsch kriegt er ein Schlafmittel.Bei der Lokalanästhesie spritzt der Anästhesist ein Schmerzmittel direkt in die Stelle, die behandelt wird. Viele kennen das vom Zahnarzt, der exakt die Stelle betäubt, wo der Eingriff stattfindet. Manchmal legen die Spezialisten auch einen Schlauch (Katheter) in die zu betäubende Stelle. Damit können sie nach der Operation Medikamente gegen Schmerzen geben und müssen sie nicht in den Kreislauf spritzen.
Man kann Teil- und Vollnarkosen auch gleichzeitig anwenden. Der Vorteil: Durch die Teilnarkose müssen Anästhesisten weniger Mittel in den Kreislauf geben, und der Patient schläft während der ganzen Operation.
-
Welche Vor- und Nachteile haben die Anästhesiearten?
-
Allgemeinanästhesie (Vollnarkose)
Vorteile: Bei der Allgemeinanästhesie bekommt der Patient vom ganzen Eingriff nichts mit. Da die Reflexe ausgeschaltet sind, erleichtert die Vollnarkose auch die Arbeit der Chirurgen.Nachteile: Vor allem bei spontanen Eingriffen bei nicht nüchternen Patienten besteht die Gefahr, dass während der Narkoseeinleitung Mageninhalt in die Lunge kommt. Das kann lebensbedrohlich sein.
Regionalanästhesie oder Lokalanästhesie (Teilnarkose)
Vorteile: Da der Patient bei Bewusstsein ist, behält er eine gewisse Kontrolle über ihren Körper. Viele Menschen beruhigt das. Zudem kann der Patient die Operation auf Wunsch mitverfolgen und in aller Regel recht schnell nach der Operation wieder essen und trinken.Nachteile: Bei Anästhesien in der Nähe des Rückenmarks können kurzzeitig Lähmungserscheinungen auftreten, was Patienten verunsichern kann.
-
Welche Narkosemittel kommen in der Anästhesie zum Einsatz?
-
Je nach Narkoseart werden folgende Anästhetika einzeln oder kombiniert intravenös verabreicht.
- Hypnotika: Schlafmittel, die im zentralen Nervensystem wirken und den Patienten in einen Tiefschlaf versetzen.
- Analgetika: Schmerzmittel, die die Schmerzrezeptoren blockieren.
- Muskelrelaxantien: sorgen dafür, dass die Muskulatur erschlafft.
Es gibt auch Inhalationsanästhetika, die über die Atmung in den Körper gelangen. Sie sorgen ebenfalls dafür, dass der Patient das Bewusstsein verliert, die Muskeln erschlaffen und das Schmerzempfinden teilweise ausgeschaltet ist.
-
Welche Risiken bestehen bei der Narkose?
-
Jeder Eingriff am Körper birgt gewisse Risiken. Auf die Anästhesie bezogen, kann es beispielsweise zu Übelkeit und Erbrechen kommen, zu allergischen Reaktionen, Nervenschäden, Juckreiz, Kältezittern, Blutergüssen oder Rückenschmerzen. Auch Schluckbeschwerden oder Gedächtnisstörungen kommen vor (bei der Vollnarkose) sowie Kopfschmerzen (bei Teilnarkosen) oder Blutdruckabfall. Viele dieser Beschwerden und Risiken sind mittlerweile einfach zu behandeln und in der Regel relativ schnell wieder in den Griff zu kriegen. «Narkosen sind eine sehr sichere Sache», weiss der Direktor des Departements Anästhesie am KSB.
-
Was ist unter einer Narkoseplanung zu verstehen?
-
Die optimale Narkoseplanung lässt sich am Beispiel der Vollnarkose grob gesagt in 5 Phasen einteilen.
Vor der Narkose:
In der Anästhesiesprechstunde beantwortet der Anästhesist oder die Anästhesistin sämtliche Fragen der Patientin und trifft Abklärungen zum allgemeinen Gesundheitszustand: Grösse, Gewicht, Blutdruck, Allergien, Medikamente, Zustand der verschiedenen Organsysteme. Ohne Einverständniserklärung zur Narkose seitens der Patientin findet kein geplanter/elektiver Eingriff statt. Ist sie nicht ansprechbar – beispielsweise nach einem Unfall –, entscheiden die Ärzte selbstständig im vermuteten Sinne der Patientin.Einleitung der Narkose:
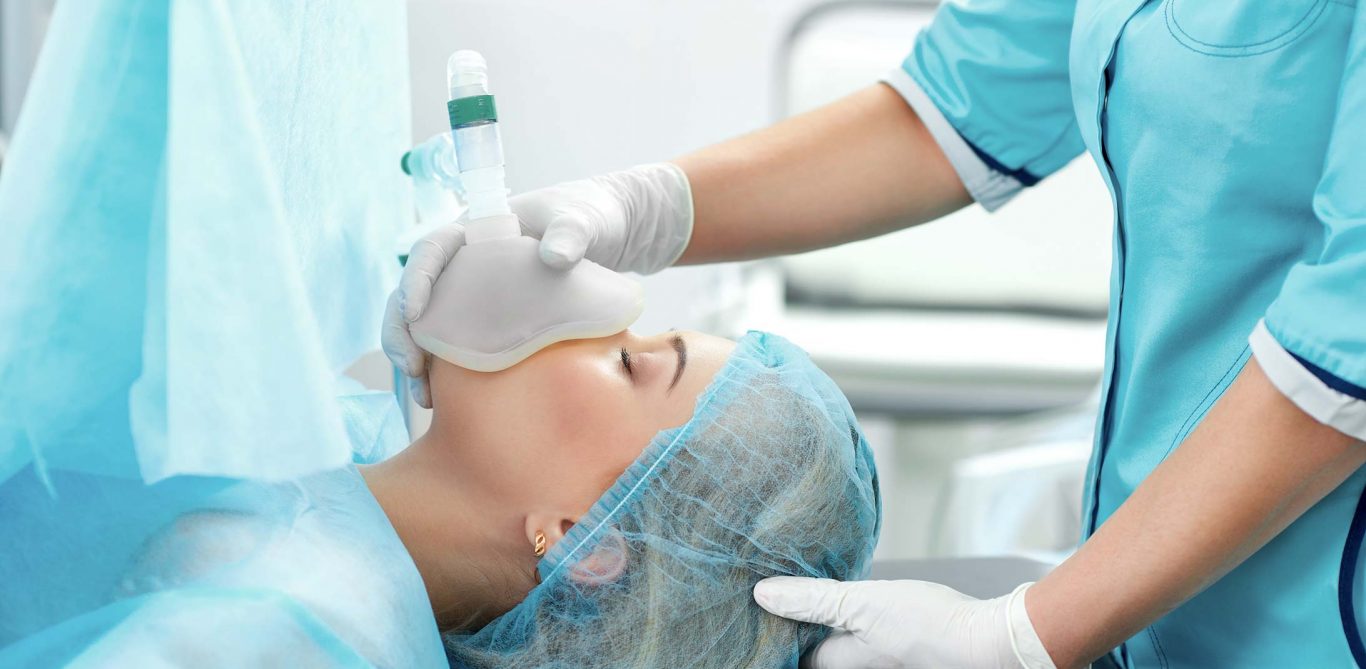
Auf Wunsch bekommt die Patientin bereits auf der Station ein Beruhigungsmittel verabreicht. Die Einleitung der Narkose dauert unterschiedlich lange, je nachdem, wie viele Katheter gelegt werden müssen (in Venen, Arterien, Luftröhre und Harnröhre). Dabei wird die Patientin ans Monitoring angeschlossen. Dieses überwacht die Herz-Kreislauf-Funktionen und versorgt die Patientin mit Sauerstoff. Über die Venenkanüle verabreicht der Anästhesist ein Opiat zur Schmerzausschaltung und Stressreduktion, gefolgt von einem Schlafmittel und einem Medikament zur Muskelentspannung. Bis die Wirkung aller Medikamente eintritt, beatmet der Anästhesist die Patientin mit einer Handpumpe, dann setzt er den Beatmungsschlauch ein. Die Operation kann beginnen.Während der Narkose:
Die Patientin wird durchgehend mit einem Sauerstoff-Luft-Gemisch beatmet. Via Monitoring beobachtet der Anästhesist die Organfunktionen und die Narkosetiefe. Bei Bedarf führt er weitere Schlaf- und Schmerzmittel zu.Ausleiten der Narkose:
Ist die Operation abgeschlossen und keine weitere Nachbeatmung nötig, schliesst der Anästhesist die Zufuhr der Narkotika ab. Schmerzmittel hingegen werden weiter verabreicht und sorgen für ein schmerzfreies Aufwachen. Die Narkotika bauen sich im Körper der Patientin laufend ab. Bewusstsein, Spontanatmung, Schutzreflexe und Wahrnehmung treten wieder ein. Sobald die Situation stabil ist, wird die Patientin in den Aufwachraum verlegt. Dort überwachen verschiedene Geräte Blutdruck, Herzschlag und Atmung.Postoperative Nachbetreuung:
Die Patientin wird während mehrerer Stunden auf der Aufwachstation überwacht. Die Dauer dieses Aufenthalts hängt von Befinden, Kreislauf, Atmung oder Komplikationen im Zusammenhang mit der Operation ab. Grundsätzlich können viele Patienten kurze Zeit nach der OP bereits wieder etwas essen oder trinken. Je nach Eingriff werden die Patienten anschliessend mit entsprechenden Medikamenten nach Hause entlassen, in ein Krankenzimmer oder auf die Intensivstation verlegt. -
Sind Narkosen gefährlich?
-
Nein, der Eingriff an sich kann gefährlich oder kompliziert sein, die Anästhesie hingegen eher nicht. Ein narkotisierter Patient wird während des Eingriffs laufend überwacht – sei es vom Anästhesisten selber oder auch durch moderne Geräte. Sofern die richtigen Vorabklärungen getroffen wurden, kann eine Anästhesie keine Schäden anrichten. Lebensbedrohliche Nebenwirkungen sind selbst weltweit gesehen sehr selten.
-
Und warum darf man vor einer Operation eigentlich nichts essen und trinken?
-
Da der Körper bei einer Vollnarkose in einem künstlichen Tiefschlaf ist, sind auch Schluck- und Hustreflexe ausgeschaltet. Somit besteht die Gefahr, dass Mageninhalt in den Rachen gelangt und eingeatmet wird, was wiederum eine Lungenentzündung verursachen kann. Deshalb muss der Patient «nüchtern» zur OP. Heisst: sechs Stunden vor dem Eingriff nichts mehr essen, zwei Stunden davor nichts mehr trinken.
Anästhesie am KSB
Auch bei der Anästhesie hat Patientensicherheit höchste Priorität. In der Anästhesiesprechstunde können Sie direkt nach dem Gespräch bei Ihrem Operateur mit dem Anästhesisten die für Sie beste Anästhesie besprechen.
Mehr zum Anästhesie-Angebot am KSBDas könnte Sie auch interessieren